بیش از یک میلیون نفر در ایالات متحده منتظر پیوند عضو و دریافت اعضای بدن قابل اهدا هستند. بسیاری از آنها برای مدت طولانی منتظر خواهند بود. فردی که به قلب یا ریه نیاز دارد، به طور متوسط چهار ماه را در لیست گیرندگان سپری می کند تا عضوی مناسب در دسترس باشد. انتظار برای کلیه معمولاً پنج سال طول می کشد.
این میانگینها نشاندهنده گروه خونی بیمار نیست، که عاملی حیاتی در تعیین اینکه آیا آنها اندام مورد نیاز خود را دریافت میکنند یا خیر.
مارسلو سیپل، پروفسور جراحی در دانشگاه تورنتو و جراح قفسه سینه، میگوید که احتمال مرگ در افرادی که گروه خونی O دارند ۲۰ درصد بیشتر از بیماران دارای گروه خونی A است. با توجه به اینکه ۴۵ درصد از مردم در ایالات متحده دارای گروه خونی O هستند، احتمال اینکه این مشکل در طرف اشتباه باشد، تقریباً زیاد است.
دلیل این تفاوت در سیستم ایمنی نهفته است: سیستم ایمنی فردی با گروه خونی O به عضوی پیوندی که از اهداکننده هر گروه خونی دیگری می آید حمله می کند.
Cypel می گوید، این مشکل به قدری شدید و اساسی است که لیست انتظار برای اندام های مختلف بر اساس گروه خونی از هم جدا می شود. این یک واقعیت بیولوژیکی است که «نابرابری زیادی ایجاد می کند».
او میگوید: “در حالت ایدهآل، میخواهیم بگوییم، بیمارترین بیمار باید کسی باشد که عضو بعدی را دریافت کند، اما اغلب اینطور نیست.»
جداسازی بر اساس گروه خونی همچنین منجر به از دست رفتن فرصتهایی برای زندگی جدید در صورت داشتن گروه خونی اشتباه برای اهداکنندگان میشود.
شرایطی وجود دارد که ممکن است اهداکننده B دریافت کنیم، اما گیرنده B نداریم که بتواند عضو را دریافت کند. او میگوید: “در این صورت، امروز ما فقط از آن عضو استفاده نمیکنیم، آن عضو دفن میشود.”
او میگوید: “اگر میتوانستیم از آن عضو در هر یک از بیماران فهرست انتظارمان استفاده کنیم، همیشه یک بیمار برای دریافت آن عضو خواهیم داشت.” زیرا باز هم بیش از ۱۰۰۰۰۰ نفر در ایالات متحده وجود دارند که منتظر هستند تا برای دریافت یک عضو نجات دهنده به بیمارستان بروند.
در مطالعهای که ماه فوریه در مجله علمی Science Translational Medicine منتشر شد، Cypel و گروه بزرگی از نویسندگان یک راهحل بالقوه را گزارش کردند: آنها از ترکیبی از فناوریها برای تبدیل هشت ریه نوع A به ریههای نوع O استفاده کردند که بدون در نظر گرفتن گروه خونی بیمار، احتمال کمتری دارد که توسط سیستم ایمنی بدن بیمار مورد حمله قرار گیرد. بر همین اساس دانشمندان در حال ساخت اعضای بدن قابل اهدا به همه گروه های خونی هستند.
یک روز، این اندامهای «اهداکننده جهانی» میتوانند پیوند عضو را متحول کنند.
گروه خونی یک فاکتور بسیار مهم است
سیستم ایمنی بدن دائماً به دنبال چیزی است که به نظر نمی رسد متعلق به آن باشد. این مراقبت بیش از حد برای مبارزه با باکتریهای مضر، ویروسها، پروتیستها، قارچها، انگلها و سمومی که اغلب به بدن ما راه پیدا میکنند، مناسب است. اما می تواند مشکلاتی نیز ایجاد کند. آسم، اگزما، دیابت نوع ۱، آرتریت روماتوئید و لوپوس بیماریهای شایعی هستند که در نتیجه فعالیت بیش از حد سیستم ایمنی بدن بر روی بافتهای بدن ایجاد میشوند.
اگر فردی عضو ناسازگار با گروه خونی دریافت کند، چیزی مشابه اتفاق می افتد.
گروه خونی یکی از راههایی است که سیستم ایمنی بدن میتواند بافتهای متعلق به فرد را ردیابی کند. این به رابطه بین آنتی بادی های یک فرد و ساختارهای کوچک به نام آنتی ژن می رسد که در خارج از سلول فرد قرار دارد و تأیید می کند که هر چیزی که می خواهد وارد سلول شود مهاجم خطرناکی نیست. به گفته استفان ویترز، آنزیم شناس در دانشگاه بریتیش کلمبیا و یکی دیگر از نویسندگان مقاله، یک گلبول قرمز که قطر آن کمتر از یک صدم موی انسان است، با حدود یک میلیون آنتی ژن پوشیده شده است که تعیین می کند گروه خونی A، B، AB یا O است.
بدن از سیستمهای گروهبندی خونی مختلفی استفاده میکند، اما مهمترین آن برای پیوند اعضا، این سیستم ABO است.
ویترز میگوید که بدن ما احتمالاً گروههای خونی برای دفاع در برابر خون انسانهای دیگر ایجاد نکرده است. او میگوید: “به نظر می رسد بسیار محتمل تر است که آنها در برابر [پاتوژن هایی] که اتفاقاً همان قندها را روی سطح خود حمل می کنند، ایمنی ایجاد می کنند.”
محققان هنوز در حال مطالعه تاریخچه تکاملی گروه های خونی هستند. با این حال، به نظر واضح است که افراد با گروههای خونی خاصی از درجه بیشتری از محافظت ایمنی طبیعی در برابر بیماریهای خاص برخوردار هستند.
مهم نیست که گروه های خونی ABO چگونه به وجود آمده اند، تفاوت ها می تواند کشنده باشد: تزریق خون تنها ۵۰ میلی لیتر خون ناسازگار می تواند یک فرد را بکشد.
قند موجود در خارج سلول ها مشکل است
سلول های تشکیل دهنده اندام ها نیز با آنتی ژن پوشیده شده اند.
ویترز میگوید: “اگر گروه خونی O هستید، قند خاصی روی سطح [سلولهایتان] دارید که من آن را با یک دایره نشان میدهم. فردی با گروه خونی A همان قند را دارد، اما علاوه بر آن دایره، یک مثلث هم به آن متصل است.” فردی با گروه خونی B دایره مشابهی دارد اما به جای مثلث یک مربع دارد.
A و B فقط در این قند اضافی متفاوت هستند. فردی با خون AB دارای یک مثلث و یک مربع است که به هر یک از دایره های بسیار زیاد روی سلول های خود متصل است.”
افرادی که دارای گروه خونی O هستند، اهداکنندگان عضو بسیار مطلوبی اند. زیرا آنتی ژن های آنها با مثلث های نوع A یا مربع های نوع B که سیستم ایمنی دیگران را تحریک می کند، تزئین نشده است. به همین دلیل است که آنها را نوع “اهداکننده جهانی” می نامند. کسانی که اعضای بدن قابل اهدا به همه گروه های خونی را دارند.
(افراد نوع AB وقتی نوبت به دریافت اندام می رسد کاملاً راحت هستند. سیستم ایمنی آنها توسط هیچ یک از این آنتی ژن ها آسیب نمی بیند.)
مطالعه منتشر شده نشان می دهد که با قطع قندهای اضافی، می توان ریه ها را به نوع O تبدیل کرد. محققان متوجه شدند که چگونه می توان از آنزیم ها برای حذف میلیاردها مربع یا مثلث استفاده کرد و در عین حال دایره ها را دست نخورده باقی گذاشت.
مکانی برای شروع
ایده تغییر گروه خون حدود ده سال پیش زمانی آغاز شد که ویترز و یک همکار جدید در مرکز تحقیقات خون در دانشگاه بریتیش کلمبیا، جایاچاندران کیزاکداتو، شروع به گمانه زنی در مورد [این که آیا] می توانید آنزیم هایی را کشف کنید که می توانند این ساختارهای آنتی ژنی را تغییر دهند. (برای تبدیل گروه خونی A یا B به گروه O.)
در حالی که استفاده از آنزیمها برای جدا کردن مربعها یا مثلثها از دایرهها ایده کاملاً جدیدی نبود، پیشرفتهای اخیر در ژنومیک و فناوریهای جدید آزمایشگاهی اخیراً امکان غربال سریع (و ارزان قیمت) آنزیمهای کافی را برای یافتن آنزیمی که به اندازه کافی برای انجام کار در یک محیط بالینی کارآمد باشد را ممکن ساخته است.
محققان تلاشی برای توسعه آنزیم خود نکردند. در عوض، آنها به کتابخانه وسیع آنزیمهایی روی آوردند که باکتریهای ساکن در روده انسان در طول تاریخ مشترک ما از تکامل مشترک تولید کردهاند.
ویترز میگوید: “همان آنتیژنهای A، B و O [که روی سلولهای خون و اندامها هستند] روی پوششهای روده ما وجود دارند.” تیم او “فرضهای را مطرح کردند که احتمالاً باکتریهایی در روده ما وجود دارند که آنزیمهایی برای جستوجوی [آن] قندها تولید میکنند و امیدواریم که برخی از آنها روی آنتیژنها کار کنند.”
او می گوید: “آنها آهسته ما را می خورند.” وحشتناک به نظر می رسد، اما معمولاً مشکلی نیست.
محققان با استخراج بخشهایی از DNA باکتری از نمونههای مدفوع انسان به دنبال آنزیمها بودند. آنها آن قطعات را به ده ها هزار باکتری E. coli چسباندند.
او میگوید: “امید وجود دارد و شما باید امیدوار باشید که E. coli آن DNA را طوری می خواند که گویی متعلق به خودش است و پروتئینی را که برای آن رمزگذاری می کند تولید می کند.”
آنها تقریباً ۲۰۰۰۰ نسخه مختلف از E. coli را دریافت کردند. تکنیکهای با توان بالا به محققان این امکان را داد تا به سرعت به دنبال E. coli بگردند که آنزیمهایی را تولید میکرد که قبلاً برای بریدن مربعها و مثلثها از دایرهها تکامل یافته بودند.
او می گوید:”ما در نهایت با ۱۰ یا ۱۲ مورد رسیدیم که قابل اجرا بودند، از جمله برخی از آنزیمهای تقریباً تکراری. یکی از آنزیم ها حدود ۳۰ برابر سریعتر از آنزیم های دیگر است، به این معنی که برای “انجام کار” به چیزی کمتر از آن آنزیم نیاز دارد.
هنگامی که آنها یک توالی DNA را پیدا کردند که برای آنزیمی که آنها به دنبال آن بودند کدگذاری می کرد، محققان می توانند با خیال راحت میلیاردها نسخه را بدون نزدیک شدن به نمونه مدفوع دیگری تولید کنند.
او میگوید: “گاهی اوقات مردم این ها را با هم اشتباه میگیرند.”
این تحقیق مبتنی بر فناوری انقلابی دیگری است
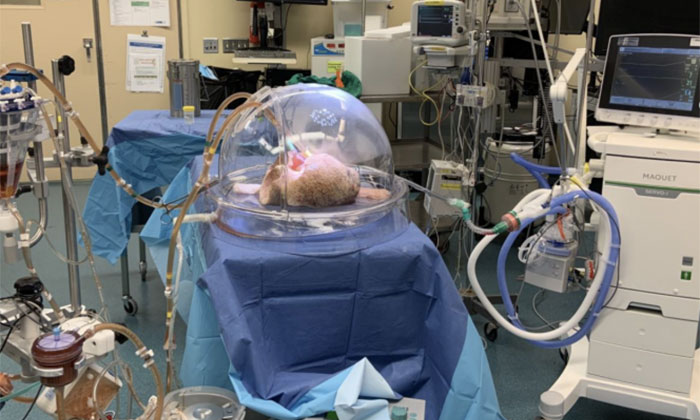
اندام ها زمانی که خارج از بدن هستند بسیار ظریف هستند. به گفته سیپل: “معمولاً پزشکانی که اندامها را برای پیوند آماده میکنند، با قرار دادن آن در مایع مخصوص و سرد کردن آن تا چند درجه بالاتر از انجماد، متابولیسم اندام را متوقف میکنند.”
او در ادامه می گوید:”پانزده سال پیش، تیم او شروع به توسعه یک رویکرد جدید کرد. روش “پرفیوژن ریه ex vivo” آنها “ارگان را زنده می کند. آنها آن را در دمای بدن نگه می دارند و “حرکت و تنفس” با پمپاژ مایع از طریق عروق، روشی که قلب خون را پمپاژ می کند.”
پرفیوژن ریه Ex vivo قبلا پیوند ریه را متحول کرده است. این روش احتمال موفقیت را نسبت به روش مرسوم افزایش نمی دهد. سیپل گفت: “میزان بقای یک ساله تقریباً ۹۰ درصد برای هر دو تکنیک است و نرخ بقای پنج ساله حدود ۶۵ درصد است. با این حال، فناوری جدید بسیار مهم است. زیرا به جراحان اجازه میدهد از ریههایی استفاده کنند که در غیر این صورت نمیتوانستند استفاده کنند «زیرا آنها عفونتها یا آسیبهای دیگری داشتند.» ما می توانیم آنها را در سیستم تعمیر کنیم.”
بر اساس نتایج منتشر شده، این یک سیستم انتقال موثر برای آنزیم هایی است که ویترز و همکارانش توسعه دادند.
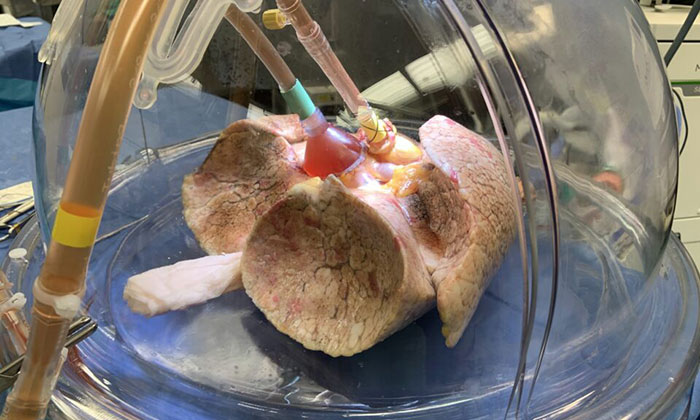
سیپل میگوید: “ما اندام را برای [چند] ساعت با آنزیمی که به رگها میرود درمان میکنیم. پس از آن دوره، ۹۹٫۹ درصد آنتی ژن ها حذف می شوند.”
به نظر می رسد چیزی که آنها با آن باقی می مانند یک ریه است که به نوع O، نوع اهداکننده جهانی (اعضای بدن قابل اهدا به همه گروه های خونی) تبدیل شده است.
آینده روشن اما همچنین نامشخص است
احتمالاً مدتی طول می کشد تا بیماران معمولی با استفاده از آنزیم های شکافنده آنتی ژن، اندام ها را تبدیل کنند. یعنی در حال حاضر ساخت اعضای بدن قابل اهدا به همه گروه های خونی، کاملا امکان پذیر نیست.
در حالی که تکنیک پراکندگی ریه ex vivo در حال حاضر در اتاقهای عمل در سراسر جهان مورد استفاده قرار میگیرد، ویترز و همکارانش با مانعی غیرعادی در تأیید فناوری خود برای آزمایشهای بالینی، بسیار کمتر برای استفاده بالینی مواجه هستند.
مشکل این است که سیستم گروه بندی خونی ABO به غیر از انسان در بسیاری از حیوانات یافت نمی شود. این یک مشکل است، زیرا FDA عادت دارد از داده های آزمایشات روی حیوانات غیر انسانی به عنوان مبنایی برای تایید آزمایشات بالینی استفاده کند.
ویترز میگوید: “تصمیم گیری آنها برای ادامه کار کمی متفاوت است.”
نتایج تحقیقات جدید گامی اساسی در مسیر ساخت اعضای بدن قابل اهدا به همه گروه های خونی است. محققان با نشان دادن اینکه آنزیمها میتوانند بهطور چشمگیری تعداد آنتیژنهای ریههایی را که برای پیوند به بیماران انسانی مناسب نیستند، کاهش دهند، گام بزرگی در جهت اثبات به ذینفعان (از جمله سرمایهگذاران بالقوه) که این تحقیق می تواند تحول آفرین باشد.